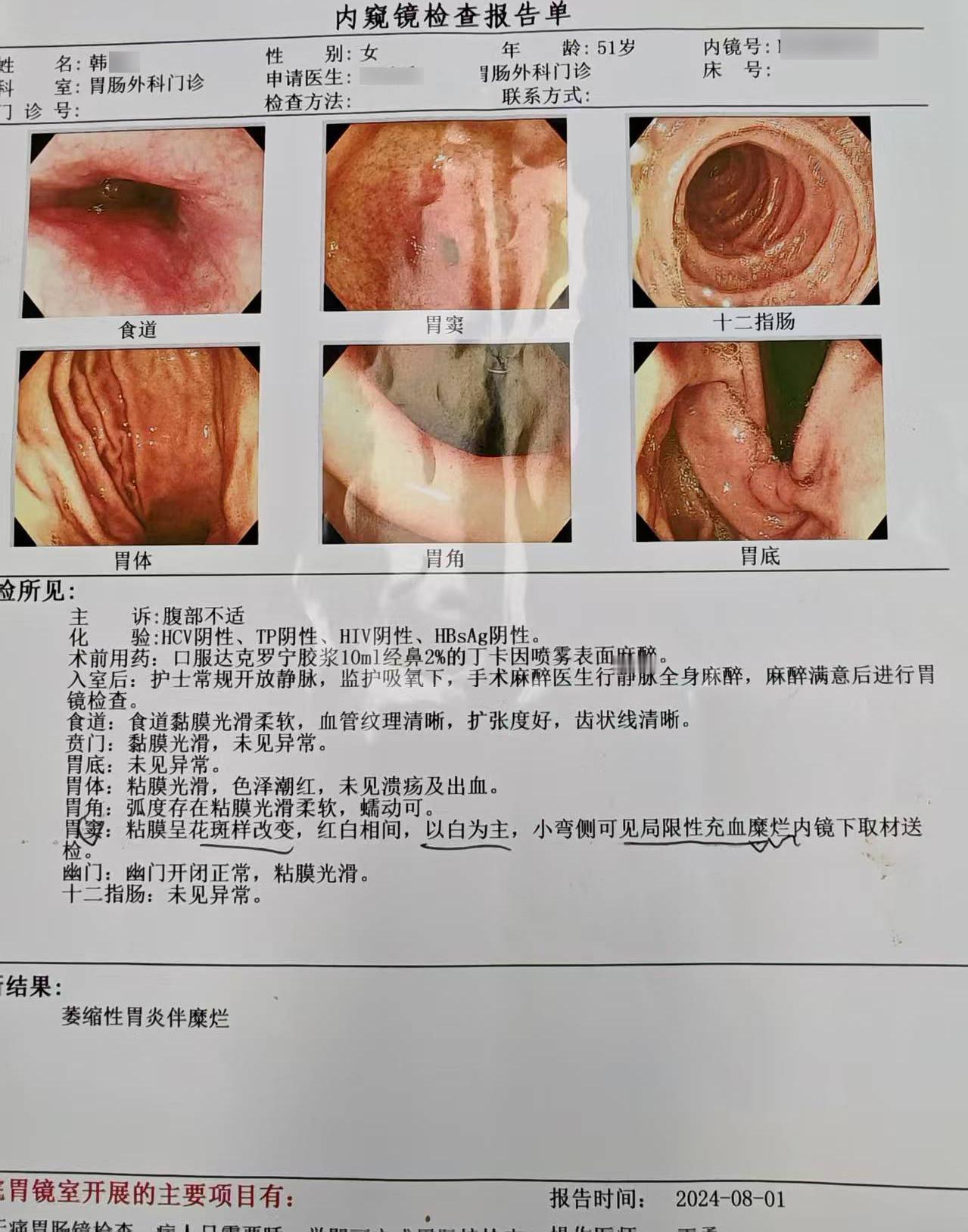
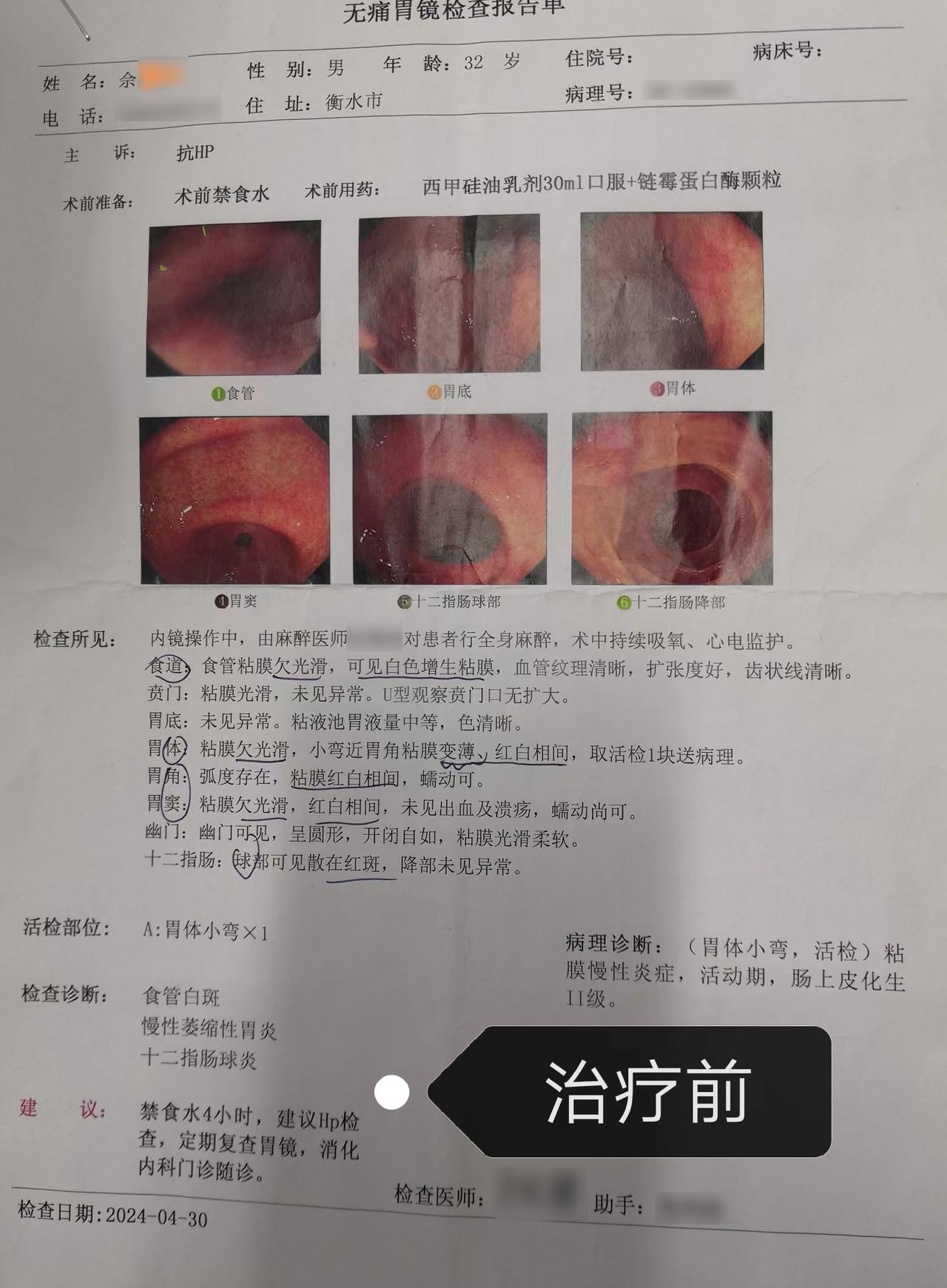
内镜下抗反流套扎术是一种针对胃食管反流病(GERD)的微创内镜治疗技术,核心原理是通过内镜套扎装置在食管下括约肌(LES)及食管胃结合部(EGJ)形成黏膜套扎瘢痕,增强LES张力、缩短食管胃结合部长度,从而减少胃内容物反流,适用于轻中度GERD且无明显食管裂孔疝的患者。
一、手术原理与操作流程
1. 核心原理
通过特殊内镜套扎器,在食管胃结合部(距门齿约38-40cm处)的黏膜层进行多点位套扎,使套扎处黏膜缺血、坏死并逐渐脱落,愈合过程中形成的瘢痕组织会收缩,进而增强食管下括约肌的张力和弹性,同时缩短食管胃结合部的长度,减少胃食管反流通道,最终改善反流症状。
2. 简要操作流程
1. 患者全麻或静脉镇静后,插入治疗型内镜,明确食管胃结合部位置及黏膜情况,排除急性炎症、溃疡等操作禁忌;
2. 在内镜前端安装套扎器(类似食管静脉曲张套扎所用的多环套扎器),对准食管胃结合部的黏膜组织,通过负压吸引将目标黏膜吸入套扎器内,释放橡胶圈完成套扎;
3. 通常在食管胃结合部环形套扎3-6个点(根据患者具体情况调整),形成均匀分布的套扎结节,避免过度套扎导致狭窄;
4. 套扎完成后,撤出套扎器,再次观察套扎部位有无出血、穿孔等即时并发症,确认无异常后结束手术。
二、适应证与禁忌证
1. 适应证
经质子泵抑制剂(PPI)治疗后症状缓解,但停药后复发,或无法耐受长期药物治疗的轻中度GERD患者;
胃镜检查无明显食管裂孔疝(疝口直径<1cm),或仅为微小裂孔疝的患者;
食管24小时pH监测、食管压力测定证实存在病理性反流,但食管黏膜无严重糜烂(如洛杉矶分级A级或B级食管炎)的患者。
2. 禁忌证
合并中重度食管裂孔疝(疝口直径≥2cm)、食管狭窄、食管癌、胃溃疡或十二指肠溃疡急性期的患者;
凝血功能障碍(如血小板减少、凝血因子缺乏)、严重心肺功能不全、急性上消化道出血的患者;
食管胃结合部黏膜严重炎症、糜烂或溃疡的患者(可能增加术后出血、穿孔风险);
妊娠、哺乳期女性,或对套扎橡胶圈过敏的患者。
三、手术特点与注意事项
1. 优势
微创性强:无需开腹/开胸,仅通过内镜操作,手术时间短(约30-60分钟),术后恢复快,多数患者术后1-2天即可出院;
安全性较高:并发症发生率低,且多为短期轻微症状,无植入性材料,避免了异物相关并发症(如材料移位、排斥);
可重复性:若术后效果减退,可再次进行套扎治疗,或转为其他内镜术式(如射频消融术)或外科手术。
2. 注意事项
术前准备:术前需停用抗凝药物(如阿司匹林、氯吡格雷)1-2周(遵医嘱),避免术后出血;术前6-8小时禁食禁水,完善胃镜、食管压力测定等检查;
术后饮食:术后1-2天内进食温凉流质饮食(如米汤、藕粉),逐渐过渡至半流质(如粥、烂面条),1周后可恢复软食;避免辛辣、过冷、过热、粗糙食物,减少对套扎部位的刺激;
术后用药:术后可能需短期服用质子泵抑制剂(如奥美拉唑)及黏膜保护剂(如硫糖铝),减轻局部炎症,促进黏膜愈合,具体用药需遵医嘱;
复查要求:术后1个月、3个月复查胃镜,观察套扎部位愈合情况及食管黏膜状态;若出现持续吞咽困难、胸痛、黑便等症状,需立即就医。
四、疗效与并发症
1. 疗效
短期疗效:术后1-6个月,多数患者反流、烧心等症状明显缓解,质子泵抑制剂使用率显著降低,有效率约60%-80%;
长期疗效:术后1-2年,部分患者症状可能逐渐复发,疗效持久性略逊于内镜下磁环植入术(LINX术),但优于内镜下注射治疗,需结合患者生活习惯调整(如控制体重、避免餐后平卧)以维持疗效。
2. 常见并发症
短期并发症:
吞咽困难:术后1-2周内常见,因套扎结节导致食管管腔暂时性狭窄,多随结节脱落自行缓解;
胸骨后不适/疼痛:多为轻微胀痛,与套扎部位黏膜缺血、炎症有关,一般3-5天可自行消失;
少量出血:套扎结节脱落时可能出现少量黑便,若出现呕血或大量黑便,需及时就医。
长期并发症:
食管狭窄:少见,多因套扎点位过多、过深,导致瘢痕过度增生,需内镜下扩张治疗;
症状复发:与食管下括约肌功能未完全恢复、生活习惯未改善有关,可再次套扎或调整治疗方案。